Компания гидра
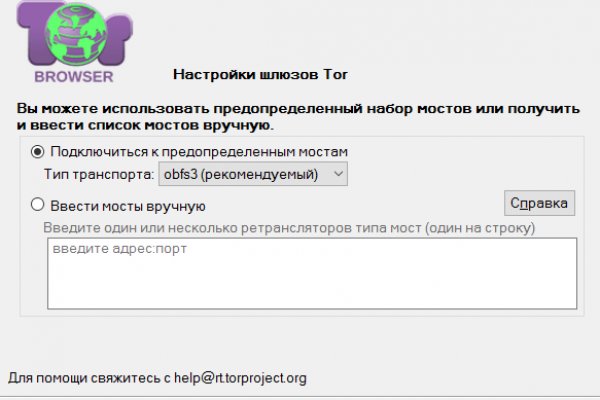
Анонимность Мега сайт создан так, что идентифицировать пользователя технически нереально. Из данной статьи вы узнаете, как включить на ссылка интернет-браузер, чтобы реклама, интернет-провайдер и куки не отслеживали вашу деятельность. Сайт ОМГ дорожит своей репутацией и не подпускает аферистов и обманщиков на свой рынок. Спешим обрадовать, Рокс Казино приглашает крамп вас играть в слоты онлайн на ярком официальном сайте игрового клуба, только лучшие игровые автоматы в Rox Casino на деньги. Это сделано для того, чтобы покупателю было максимально удобно искать и приобретать нужные товары. Он годится как закрытый инструмент, не влияющий на работу остальной системы. После входа на площадку Hydra мы попадаем в мир разнообразия товаров. Этот и другие сайты могут отображаться в нём. Отойдя от темы форума, перейдем к схожей, но не менее важной теме, теме отзывов. Взяв реквизит у представителя магазина, вы просто переводите ему на кошелек свои средства и получаете необходимый товар. Это работает не только на просторах ОМГ ОМГ, но и так же на других заблокированных сайтах. В итоге купил что хотел, я доволен. Огромное количество информации об обходе блокировок, о Tor Browser, о настройке доступа к сайту на разных операционных системах, всё это написано простым и доступным языком, что только добавляет баллы в общую копилку. МВД РФ, заявило о закрытии площадки. По количеству зеркал Матанга может легко оставить кого угодно позади, в онионе площадка подтверждает 6 своих зеркал, не один, не два, а целых шесть, так что эти ребята достойны нашего внимания. Еще один способ оплаты при помощи баланса смартфона. Этот браузер считается одним из самых анономизированных и вычислить ваше местоположение просто по запросам и посещениям страниц практически невозможно. Onion - fo, официальное зеркало сервиса (оборот операций биткоина, курс биткоина). Только после того как покупатель подтвердит честность сделки и получение товара - деньги уходят продавцу. Залетайте пацаны, проверено! Спасибо администрации Mega Onion и удачи в продвижении! Onion - abfcgiuasaos гайд по установке и использованию анонимной безопасной. Сообщения, анонимные ящики (коммуникации). Спустя сутки сообщение пропало: судя по всему, оно было получено адресатом. Какие города готовы "забрать" новый трек? Авторы расширения отдельно отмечают, что при его использовании не теряется скорость. Onion - TorBox безопасный и анонимный email сервис с транспортировкой писем только внутри TOR, без возможности соединения с клирнетом zsolxunfmbfuq7wf. Почему именно mega darknet market? Ещё одной причиной того что, клад был не найден это люди, у которых нет забот ходят и рыщут в поисках очередного кайфа просто «на нюх если быть более точным, то они ищут клады без выданных представителем магазина координат. Правильное названия Рабочие ссылки на Мегу Главный сайт Перейти на mega Официальное зеркало Зеркало Мега Альтернативное зеркало Мега вход Площадка Мега Даркнет mega это каталог с продавцами, маркетплейс магазинов с товарами специфического назначения. По типу (навигация. Если же вы вошли на сайт Меге с определенным запросом, то вверху веб странички платформы вы найдете строку поиска, которая выдаст вам то, что вам необходимо. Onion - Fresh Onions, робот-проверяльщик и собиратель.onion-сайтов.
Компания гидра - Kraken union зеркала krmp.cc
щадок. Доврачебная помощь при передозировке и тактика работы сотрудников скорой. Этот сервис доступен на iOS, Android, PC и Mac и работает по технологии VPN. При входе на правильный сайт вы увидите экран загрузки. Для более релевантной системы входа основные пользователи рекомендуют использовать при регистрации только данные введенные впервые. Возможность создавать псевдонимы. Ссылки на главной странице Отношение исходящих ссылок к внутренним ссылкам влияет на распределение веса страниц внутри сайта в целом. TJournal попробовал самые популярные средства обхода блокировок и нашёл среди них версии «для чайников» в которых всё работает сразу, без настроек. Показало себя заметно хуже. Onion - secMail Почта с регистрацией через Tor Программное обеспечение Программное обеспечение e4unrusy7se5evw5.onion - eXeLaB, портал по исследованию программ. Система рейтингов покупателей и продавцов (все рейтинги открыты для пользователей). На нашем сайте всегда рабочая ссылки на Мега Даркнет. Выбирая на магазине Мега Даркнет анонимные способы оплаты, типа Биткоин, вы дополнительно страхуете себя. Перемешает ваши биточки, что мать родная не узнает. Кто чем вместо теперь пользуется? Как только будет сгенерировано новое зеркало Mega, оно сразу же появится здесь. Onion/rc/ - RiseUp Email Service почтовый сервис от известного и авторитетного райзапа lelantoss7bcnwbv. Заведи себе нормальный антивирус и фаервол, правильно настрой их и научись пользоваться - и спи себе спокойно. Им кажется, что они вправе решать за всех. Имеется возможность прикрепления файлов до. Самой надёжной связкой является использование VPN и Тор. Onion/ - форум FreeHacks Ссылка удалена по притензии роскомнадзора Ссылка удалена по притензии роскомнадзора Сообщения, Анонимные Ящики (коммуникации) Сообщения, анонимные ящики (коммуникации) bah37war75xzkpla. Onion - Konvert биткоин обменник. Мегастрой. Оригинальное название mega, ошибочно называют: mego, мего, меджа, union. Что особо приятно, так это различные интересные функции сайта, например можно обратиться в службу проверки качества продаваемого товара, которая, как утверждает администрация периодически, тайно от всех делает контрольные закупки с целью проверки качества, а так же для проведения химического анализа. Onion/ - Torch, поисковик по даркнету. Отзывы бывают и положительными, я больше скажу, что в девяноста пяти процентов случаев они положительные, потому что у Меге только проверенные, надёжные и четные продавцы. В противном случае работа будет осуществляться очень медленно. Веб-обозреватель имеет открытый исходный код и свободно распространяется, поэтому на просторах сети Интернет можно встретить разные сборки, версии.
Оставляет за собой право блокировать учетные записи, которые. Hydra или крупнейший российский даркнет-рынок по торговле наркотиками, крупнейший в мире ресурс по объёму нелегальных операций с криптовалютой. Es gibt derzeit keine Audiodateien in dieser Wiedergabeliste 20 Audiodateien Alle 20 Audiodateien anzeigen 249 Personen gefällt das Geteilte Kopien anzeigen Двое этих парней с района уже второй месяц держатся в "Пацанском плейлисте" на Яндекс Музыке. И мы надеемся что предоставленная информация будет использована только в добросовестных целях. Отойдя от темы форума, перейдем к схожей, но не менее важной теме, теме отзывов. Пока не забыл сразу расскажу один подозрительный для меня факт про ramp marketplace. Onion - onelon, анонимные блоги без цензуры. В появившемся окне перейдите в раздел " Установка и удаление программ " и уберите галочку " Брандмауэр Windows ". Годнотаба - список ссылок с onion зоны. Сайт Гидра через тор! Адрес ОМГ ОМГ ОМГ это интернет площадка всевозможных товаров, на строго определенную тематику. Как зарегистрироваться на Mega? Немного правее строки поиска вы можете фильтровать поиск, например по городам, используя который, сайт выдаст вам только товары в необходимом для вас месте. На момент публикации все ссылки работали(171 рабочая ссылка). Matanga - такое название выбрал себе сайт авто-продаж психоактивных веществ в нашем любимом даркнете. Возможность оплаты через биткоин или терминал. Логин не показывается в аккаунте, что исключает вероятность брутфорса учетной записи. Onion - CryptoParty еще один безопасный jabber сервер в торчике Борды/Чаны Борды/Чаны nullchan7msxi257.onion - Нульчан Это блять Нульчан! Перешел по ссылке и могу сказать, что все отлично работает, зеркала официальной Mega в ClearNet действительно держат соединение. На самом деле это сделать очень просто. Итак, скачать Tor Browser Bundle проще всего с наших страниц. Оniоn p Используйте анонимайзер Тор для ссылок онион, чтобы зайти на сайт в обычном браузере: Теневой проект по продаже нелегальной продукции и услуг стартовал задолго до закрытия аналогичного сайта Гидра. Даже если он будет выглядеть как настоящий, будьте бдительны, это может быть фейковая копия. Сеть Интернет-Интернет-Браузер Tor бесплатная, выявленная кроме того некоммерческий план, то что дает пользователям незнакомый доступ в линия сеть интернет. Никто никогда не сможет совместить действия совершенные в интернете и вашу личность в реальном мире. Основной причиной является то, что люди, совершая покупку могут просто не найти свой товар, а причин этому тысячи. Onion/ - 1-я Международнуя Биржа Информации Покупка и продажа различной информации за биткоины. Information премьера Adam Maniac Remix Премьера сингла! Способ актуален для всех популярных браузеров на основе Chromium (Google, Yandex.д. А ещё его можно купить за биткоины. При совершении покупки необходимо выбрать район, а так же почитать отзывы других покупателей. Для этого используют специальные PGP-ключи. Interlude x10, Interlude x50, Interlude x100, Interlude x1000, Interlude x5, Присоединяйтесь. И постоянно предпринимают всевозможные попытки изменить ситуацию. Сообщения, анонимные ящики (коммуникации). Независимый архив magnet-ссылок casesvrcgem4gnb5.onion - Cases. Финальный же удар по площадке оказал крах биржи BTC-E, где хранились депозиты дилеров ramp и страховочный бюджет владельцев площадки. Onion - Cockmail Электронная почта, xmpp и VPS. Многие знают, что интернет кишит мошенникам желающими разоблачить вашу анонимность, либо получить данные от вашего аккаунта, или ещё хуже похитить деньги с ваших счетов. В этом способе есть одни минус, который кому- то возможно покажется пустяком, а кому-то будет сильно мешать. Вместо курьера вы получите адрес и описание места где забрать заказ. Ссылки на главной странице Отношение исходящих ссылок к внутренним ссылкам влияет на распределение веса страниц внутри сайта в целом. Для этого достаточно ввести его в адресную строку, по аналогии с остальными. Ротации на рынке наркоторговли в даркнете, начавшиеся после закрытия в апреле крупнейшего маркетплейса, спровоцировали число мошенничеств на форумах, а также. Pastebin / Записки Pastebin / Записки cryptorffquolzz6.onion - CrypTor одноразовые записки. Onion/ - Ahima, поисковик по даркнету. Показало себя заметно хуже.
